출처:상상ㅋㅋㅋㅋ

건강검진을 받던 중 스트레스로 인해 “약한 자궁”과 잦은 질염이 발생하여 자궁건강에 집중하려고 합니다. 특히 경추가 크다는 진단을 받고 대학병원에 치료를 받으러 갔다가 갑자기 경추종양절제술을 받았어요▼다음은 대학병원에서 경추종양종양절제술의 자세한 내용입니다!

자궁경부종괴절제술 수술 없이 완료 (대학병원 산부인과 첫 내원) 자궁경부종양을 제거하고 최근에 산부인과에 갔더니 자궁종괴를 발견했습니다. blog.naver.com
난소에 혹이 생겼다는 말을 듣고 정기적으로 대학병원을 다니며 경과를 확인하기로 하고 올해 자궁경부암 백신을 맞고 있습니다. 가다실9 2차 접종 완료, 3차 접종 완료 ▼ 저렴한 가격의 가다실9 자세한 이야기는 여기를 클릭하세요.
자궁경부암 가다실 9 2차 접종 후기 (4개월 후, 3차 접종하면 드디어 끝) 가다실 9 2차 접종 올해 저의 접종 계획 중 하나인 가다실 9은 자궁경부암 가다실 9입니다! 맞고 얼마 지나지 않아… blog.naver.com
.png?type=w800)
그러다가 “자궁암”에 대한 글을 보고 여성들과 공유해야겠다는 생각이 들어서 이 글을 쓰게 되었습니다. 지난 20년 동안 한국의 “자궁암” 지도는 어떻게 급격하게 변했습니까?
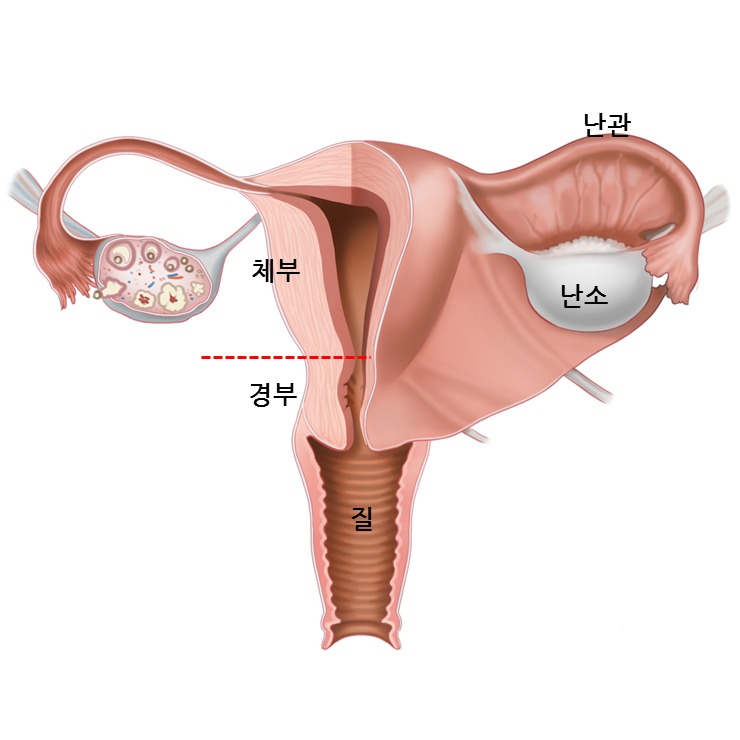


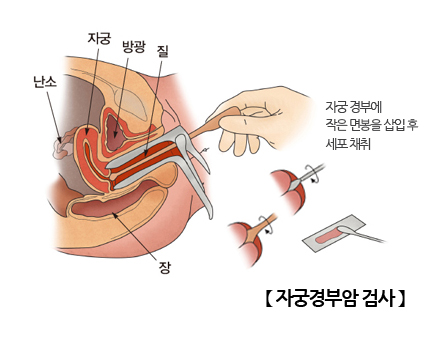
참고 022 모든 여성분들 참고하세요 ※출처 : 건강한 북한 “여성들이 꼭 읽어야 할…” 20년간 전혀 다른 “자궁암” 지도 (2023년 5월 19일자 기사) 출처 : 건강한 북한 자궁암 = 자궁체부와 자궁경부에 발생하는 암 자궁내막암 : 자궁체부암의 대부분을 차지합니다. 자궁내막에서 발생하는 자궁경부암: 자궁경부, 즉 질과 연결된 자궁의 하부에서 발생하는 자궁경부암은 유방암과 함께 여성에게 발생하는 주요 암으로 지난 20년 동안 자궁경부암 발생률이 50% 가까이 감소했습니다. 2019년 국가암등록통계에서 자궁내막암 환자가 자궁경부암을 넘어섰는데 자궁경부암이 감소한 이유는? 따라서 자궁경부암은 다른 암에 비해 선별 검사가 가장 효과적인 암 중 하나입니다. 예방 접종을 하고 정기적으로 검사하면 어느 정도 감지하고 예방할 수 있습니다. 자궁경부암은 비정형 세포 > 이형성증 > 상피내암 > 암종의 단계를 거치는데 약 10~15년이 걸립니다. 따라서 2년마다 자궁경부 세포검사를 하면 암보다 먼저 발견될 확률이 높으며, 자궁경부암의 주요 원인은 인유두종바이러스(HPV) 감염이다. 보고서에 따르면 자궁경부암에 걸린 여성의 99% 이상이 고위험 HPV에 감염되어 있습니다. 그러나 모든 HPV 감염이 자궁경부암을 유발하는 것은 아니며 대부분의 HPV 감염은 1~2년 이내에 저절로 사라집니다. 자궁내막암은 왜 생기나요? 자궁내막암은 자궁 내부를 감싸고 있는 자궁 내막 세포에서 발생합니다. 이유는 아직 명확하지 않습니다. 그러나 여성의 호르몬 불균형과 관련이 있으며 비만도 위험인자로 알려져 있다. 이러한 증상은 자궁내막암, 질출혈 또는 비정상적인 질분비물, 심한 월경불순, 월경불순, 갱년기 출혈이 있을 때 나타날 수 있습니다. 초음파촬영에서 자궁내막 이상이 발견되면 자궁내막 생검으로 진단을 확인합니다. 자궁경부암/자궁내막암 치료 두 암의 치료 과정은 비슷합니다. 자궁경부암: 자궁 바닥에 위치하기 때문에 방광과 질 일부를 해부하고 인근 골반 림프절을 제거하는 근치적 자궁적출술이 필요합니다. 자궁내막암: 근치 자궁절제술이 아닌 자궁절제술을 시행합니다. 자궁경부암은 자궁암의 가장 흔한 형태입니다! 이제서야 알게 되었는데 백신과 검진으로 트렌드가 바뀌었다는 것을 이제야 알게 되었습니다. 자궁경부암, 자궁내막암의 경우 몸 상태를 잘 살펴보는 것이 가장 좋으며, 이상이 있으면 즉시 병원에 가 검사를 받아 암을 예방해야 합니다. 저와 이 글을 읽는 모든 분들!